Килевидная деформация грудной клетки по «верхнему» типу (синдром Куррарино–Сильвермана): клинический случай
- Авторы: Mannatrizio D.1, Fascia G.1, Guglielmi G.1,2
-
Учреждения:
- Department of Clinical and Experimental Medicine, Foggia University School of Medicine
- Radiology Unit, Barletta University Hospital
- Выпуск: Том 3, № 2 (2022)
- Страницы: 141-148
- Раздел: Клинические случаи и серии клинических случаев
- Статья получена: 14.03.2022
- Статья одобрена: 06.06.2022
- Статья опубликована: 14.07.2022
- URL: https://jdigitaldiagnostics.com/DD/article/view/104865
- DOI: https://doi.org/10.17816/DD104865
- ID: 104865
Цитировать
Аннотация
Преждевременное слияние некоторых центров оссификации грудины и сращение манубриостернального сочленения приводят к редкой форме деформации грудной клетки, называемую синдромом Куррарино–Сильвермана. У пациентов наблюдается аномально короткая грудина со смещением вперёд в области манубриостернального сочленения. Наиболее часто сочетается с сердечно-лёгочными заболеваниями и деформациями позвоночника. Подобную аномалию также ассоциируют с синдромами Нунан и Тернера.
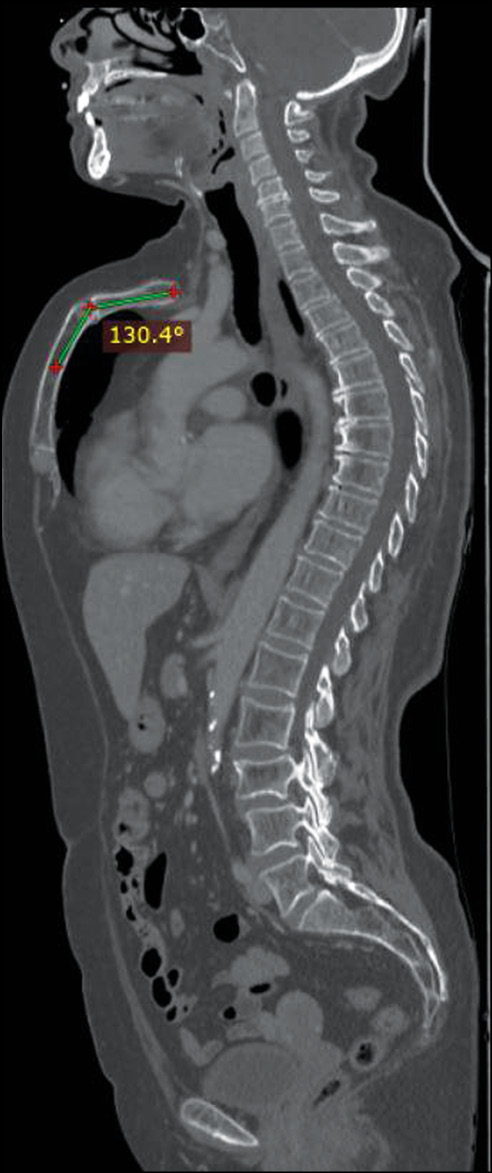
В статье представлен случай 66-летней пациентки, обратившейся в клинику для прохождения повторной компьютерной томографии после операции и химиотерапии по поводу рака молочной железы, с жалобами на частые ежегодные эпизоды одышки, кашля, бронхита, более выраженные в детстве. Результаты компьютерной томографии показали отсутствие метастатических поражений и других сопутствующих заболеваний, за исключением редкой формы деформации передней грудной стенки, так называемой килевидной деформации верхней части грудной клетки (pectus carinatum ― верхний киль) по хондроманубриальному типу. Угол в дорсальном направлении составлял 130º, длина грудины 9 см без вдавления в нижней трети.
Ключевые слова
Полный текст
ВВЕДЕНИЕ
Наиболее распространёнными врождёнными видами деформаций грудной стенки являются воронковидная (pectus excavatum) и килевидная (pectus carinatum) деформации. Эти аномалии возникают в детском возрасте и проявляются в первые годы жизни. Килевидная деформация встречается реже, чем воронковидная, примерно у 5–15% всех пациентов с деформациями грудной стенки, или у 1:1000–1:10 000 всех новорождённых, в основном мальчиков (4:1) [1, 2]. При этом килевидная деформация в лёгкой форме встречается чаще, чем в тяжёлой [3]. Хондроманубриальный тип килевидной деформации впервые описали G. Currarino и F. Silverman в 1958 г. [4].
Этиология килевидной деформации 2-го типа до сих пор неясна, однако, согласно наиболее правдоподобной гипотезе, к деформации грудины приводит чрезмерный рост рёберных хрящей под воздействием генетических факторов, в результате чего возникают подобные нарушения без тяжёлых патологий [5].
Патогномоничный признак синдрома Куррарино–Сильвермана ― короткая массивная грудина с заметным выпячиванием наружу и двусторонней деформацией II–V рёберных хрящей, образующих острый межрёберный угол [5]. Мечевидный отросток обычно направлен вперёд, хотя может и отсутствовать. В очень редких случаях при «верхнем» или хондроманубриальном типе килевидной деформации грудина имеет нормальные размеры без вдавления в нижней трети.
При микроскопическом исследовании наблюдаются дегенеративные изменения в гиалиновых хрящах, атипичные фибриллы, уменьшенное количество хондроцитов и тонкая надкостница [6].
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Пациентка, 66 лет, поступила в клинику для проведения повторной компьютерной томографии после операции и химиотерапии по поводу рака молочной железы. Жалобы на приступы кашля, бронхит и умеренную одышку (3–4 эпизода ежегодно), причём в детстве эти симптомы были более выраженными.
Результаты компьютерной томографии грудной клетки и брюшной полости с контрастным усилением показали отсутствие метастатических поражений и каких-либо других заболеваний дыхательных путей, однако выявили килевидную деформацию грудной клетки по хондроманубриальному типу. Угол в дорсальном направлении составлял 130°, длина грудины ― 9 см без вдавления в нижней трети. Отмечен также дорсальный кифоз (рис. 1–4).
Рис. 1. Компьютерная томография всего тела, саггитальный срез: дугообразная грудина, деформация по хондроманубриальному типу, угол в дорсальном направлении 130°.
Рис. 2. Компьютерная томография всего тела, саггитальный срез: длина грудины 9 см, дорсальный кифоз.
Рис. 3. Обзорная рентгенография, вид сбоку: килевидная деформация грудной клетки 2-го типа.
Рис. 4. Компьютерная томография грудной клетки: нормальная длина грудины без вдавления в нижней трети.
При сборе анамнеза деформация грудной стенки визуально не была заметна, поскольку грудь пациентки закрывал свитер с объёмным воротником. Больная сообщила о наличии у неё врождённой патологии неясной этиологии, которая впервые была обнаружена в возрасте 3 лет и прогрессировала до 13 лет, сопровождаясь одышкой и хрипами, усиливающимися при физической нагрузке и рецидивирующих респираторных инфекциях. Кроме того, внешний вид грудной клетки оказывал негативное психологическое воздействие на пациентку в детстве (смущение среди одноклассников, замкнутость, избегание всех видов спорта, где требовалось обнажение верхней части туловища). Всё детство пациентка скрывала свою проблему со здоровьем.
ОБСУЖДЕНИЕ
Синдром Куррарино-Сильвермана ― крайне редкая врождённая форма деформации грудной клетки, известная также как «голубиная грудь», «хондроманубриальная деформация», «килевидная деформация 2-го типа», «выгнутая грудина». Согласно G. Currarino и F. Silverman [4], эта врождённая аномалия характеризуется выраженным искривлением и уменьшением длины грудины в результате полного отсутствия её сегментации или преждевременного синостоза. Среди предположений о происхождении заболевания превалирует гипотеза о врождённой down-регуляции генов [7–11]. Так, примерно 25% пациентов имеют генетическую предрасположенность к деформации грудной стенки [1].
Нарушение дифференцировки мезенхимальных клеток переднего сегмента и аномальная миграция мезенхимальных сердечных клеток-предшественников в эндотелиальную сердечную трубку в период кардиогенеза могут вызывать дефекты межпредсердной перегородки, грудины и дуги аорты [7]. Синдром Куррарино–Сильвермана часто сочетается с врождёнными пороками сердца и аномалиями развития позвоночника (кифоз, сколиоз, кифосколиоз) и ассоциируется с синдромами Нунан и Тернера [8].
Синдром Куррарино–Сильвермана часто путают с воронковидной деформацией, поскольку у 1/3 пациентов наблюдается сопутствующее лёгкое или умеренное вдавление нижней трети грудины [9]. В действительности воронковидную деформацию можно ошибочно принять за синдром Куррарино–Сильвермана, так как оба вида деформаций проявляются практически одинаково, однако требуют совершенно разных хирургических подходов. Отличительная особенность воронковидной деформации ― вдавление грудины на уровне угла Льюиса, постепенно прогрессирующее по направлению к мечевидному отростку, деформированные и удлинённые хрящи рёбер [10]. Чтобы вдавление грудины считалось истинным, угол Льюиса должен составлять не менее 110° [5]. Таким образом, путаница с классификацией деформаций остаётся актуальной проблемой на сегодняшний день.
Единая классификация ― основа успешного хирургического лечения и оценки его краткосрочных и долгосрочных результатов.
Acastello в 2006 г. предложил классифицировать деформации грудной стенки на 5 типов в зависимости от места наибольшей деформации (хрящевая, костная, хондро-костальная, грудинная, ключично-лопаточная). В этой классификации автор рассматривает синдром Куррарино–Сильвермана как нарушение развития хрящевой ткани и относит ко 2-му («верхнему») типу килевидной деформации. Впоследствии, M. Torre и соавт. разделили килевидную деформацию на два типа:
- тип 1 ― «нижний», или «хондрогладиолярный»: наиболее частый, при котором в нижней или средней части грудины отмечается выпячивание с одновременной латеральной вогнутостью рёбер в лёгкой или более выраженной форме;
- тип 2 ― «верхний», или «хондроманубриальный»: менее распространённый, который, в свою очередь, подразделяется ещё на два типа в зависимости от внешнего вида деформации. Первый характеризуется наличием килевидной деформации по «верхнему» типу в сочетании с воронковидной деформацией по «нижнему» типу, при котором грудина в боковой перспективе имеет S-образную форму. Согласно классификации Acastello, этот вид деформации относится к хрящевым (2-й тип), тогда как M. Torre и соавт. относят подобные нарушения к аномалиям развития грудины в связи с местом возникновения деформации. Второй тип ― это «верхний» тип килевидной деформации без типичных признаков синдрома Куррарино–Сильвермана, когда грудина имеет нормальную длину и не вдавлена в нижней трети. Данная аномалия, вероятно, связана с нарушениями развития хрящевой ткани, схожими с килевидной деформацией по «нижнему» типу. M. Torre и соавт. предложили для этого вида деформации использовать термин «килевидная деформация по верхнему типу» и относить его к 1-й категории (к хрящевым) деформации грудной стенки, встречающейся крайне редко.
У большинства пациентов заболевание протекает бессимптомно, поэтому хирургическое вмешательство требуется не всегда. К тому же мнение специалистов об оптимальном возрасте для проведения операции разнится. Наиболее распространённые сопутствующие заболевания лёгких и бронхов (16%) ― астма и хронический бронхит [11]. Почти у всех пациентов в большей или меньшей степени присутствует кифоз. Могут отмечаться боль или болезненность в месте протрузии, снижение выносливости или учащённое сердцебиение. Ограничения в работе и спорте, неуспеваемость в школе при отсутствии респираторных и сердечных заболеваний обусловлены, скорее, психологическими факторами. Сообщается также о сильной корреляции синдрома Куррарино–Сильвермана с патологией сердечно-сосудистой системы (дефект межжелудочковой или межпредсердной перегородки, открытый аортальный проток, тетрада Фалло, транспозиция магистральных артерий, коарктация аорты).
Лучшие методы предоперационной визуализации для оценки пациентов с синдромом Куррарино–Сильвермана ― компьютерная томография грудной клетки с трёхмерной реконструкцией или магнитно-резонансная томография, в частности у детей с изменённой плотностью тканей и опасениями по поводу лучевой нагрузки. Эти методы позволяют провести дифференциальную диагностику с другими деформациями, определить точные углы наклона рёберных хрящей к грудине и определиться с дальнейшим лечением.
В отличие от воронковидной, для коррекции килевидной деформации разработано несколько наименее инвазивных методик, включая операцию по методу Абрамсона и её модификации, а также нехирургические варианты, такие как наблюдение, ортопедическая фиксация и динамическая компрессия [2, 12]. Однако вследствие крайней редкости и сложности заболевания, а также вариабельной анатомии деформированной грудины единых рекомендаций по выбору оптимальной методики лечения в настоящее время нет. Консервативные методы лечения, такие как вакуумный колокол и компрессионные ортезы, зачастую не имеют положительных результатов в связи с уникальной картиной заболевания.
Лучшим вариантом хирургического лечения остаётся относительно агрессивная процедура по методу Равитча с многоуровневой клиновидной остеотомией, позволяющая достичь удовлетворительного эффекта [12, 13]. Учитывая редкость заболевания, операция должна проводиться многопрофильной командой, специализирующейся на торакальной реконструктивной хирургии, с опытом лечения деформаций грудной клетки. Предпочтительный возраст для коррекции ― период позднего полового созревания или зрелый возраст, поскольку резекция хрящевой ткани выполняется только после завершения роста рёбер [1, 14, 15]. Важно также не забывать, что операция в юном возрасте или слишком обширная резекция хрящей могут привести к развитию дистрофии грудной клетки. Так, по данным некоторых исследований, предпочтительный возраст для проведения операции ― 5–7 лет или ранний подростковый период [5, 16]. Некоторые пациенты, отказавшиеся от операции, обращаются к бодибилдингу, что позволяет нарастить мышцы в области деформации и тем самым минимизировать внешние проявления протрузии. В любом случае такой подход может повысить самооценку и уверенность в себе, даже если не устранит сам дефект. Для пациентов женского пола одной из возможностей сделать протрузию менее заметной и улучшить внешний вид груди является маммопластика [17–22].
ЗАКЛЮЧЕНИЕ
Несмотря на то, что синдром Куррарино–Сильвермана ― редкое заболевание, оно легко диагностируется на основании типичной рентгенологической картины. Клиницисты должны знать и уметь распознавать картину заболевания, чтобы точно его диагностировать и, соответственно, избежать дальнейших обследований и агрессивного лечения.
ДОПОЛНИТЕЛЬНО
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении поисково-аналитической работы.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Вклад авторов. Все авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение поисково-аналитической работы и подготовку статьи, прочли и одобрили финальную версию перед публикацией).
Информированное согласие на публикацию. Авторы получили письменное согласие пациента на публикацию медицинских данных.
ADDITIONAL INFORMATION
Funding source. This study was not supported by any external sources of funding.
Competing interests. The authors declare that they have no competing interests.
Authors’ contribution. All authors made a substantial contribution to the conception of the work, acquisition, analysis, interpretation of data for the work, drafting and revising the work, final approval of the version to be published and agree to be accountable for all aspects of the work.
Consent for publication. Written consent was obtained from the patient for publication of relevant medical information within the manuscript.
Об авторах
Domenico Mannatrizio
Department of Clinical and Experimental Medicine, Foggia University School of Medicine
Email: dr.mannatrizio@gmail.com
ORCID iD: 0000-0003-3365-7132
MD
Италия, ФоджаGiacomo Fascia
Department of Clinical and Experimental Medicine, Foggia University School of Medicine
Email: giacomo.fascia@unifg.it
ORCID iD: 0000-0001-5244-5093
MD
Италия, ФоджаGiuseppe Guglielmi
Department of Clinical and Experimental Medicine, Foggia University School of Medicine; Radiology Unit, Barletta University Hospital
Автор, ответственный за переписку.
Email: giuseppe.guglielmi@unifg.it
ORCID iD: 0000-0002-4325-8330
MD, Professor
Италия, Фоджа; БарлеттаСписок литературы
- Shamberger R.C., Welch K.J. Surgical correction of pectus carinatum // J Pediatr Surg. 1987. Vol. 22, N 1. Р. 48–53. doi: 10.1016/s0022-3468(87)80014-3
- Muntean A., Stoica I., Saxena A.K. Pigeon chest: comparative analysis of surgical techniques in minimal access repair of pectus carinatum (MARPC) // World J Pediatr. 2018. Vol. 14, N 1. Р. 18–25. doi: 10.1007/s12519-018-0121-2
- Emil S. Current options for the treatment of pectus carinatum: when to brace and when to operate? // Eur J. 2018. Vol. 28, N 4. Р. 347–354. doi: 10.1055/s-0038-1667297
- Currarino G., Silverman F. Premature obliteration of the sternal sutures and pigeon-breast deformity // Radiology. 1958. Vol. 70, N 4. Р. 532–540. doi: 10.1148/70.4.532
- Fokin A., Steuerwald N., Ahrens W., Allen K. Anatomical, histologic, and genetic characteristics of congenital chest wall deformities // Semin Thorac Cardiovasc Surg. 2009. Vol. 21, N 1. Р. 44–57. doi: 10.1053/j.semtcvs.2009.03.001
- Fokin A. Pouter pigeon breast // Chest Surg Clin N Am. 2000. Vol. 10, N 2. Р. 377–391.
- Gabrielsen T., Ladyman G. Early closure of the sternal sutures and congenital heart disease // Am J Roentgenol Radium Ther Nucl Med. 1963. Vol. 89. Р. 975–983.
- Chidambaram B., Mehta A.V. Currarino-Silverman syndrome (pectus carinatum type 2 deformity) and mitral valve disease // Chest. 1992. Vol. 102, N 3. Р. 780–782. doi: 10.1378/chest.102.3.780
- Regier D.S., Oetgen M., Tanpaiboon P. Mucopolysaccharidosis type IVA. 2013 Jul 11 [updated 2021 Jun 17]. In: Adam M.P., Ardinger H.H., Pagon R.A., et al., ed. GeneReviews [Internet]. Seattle (WA): University of Washington, Seattle; 1993–2022.
- Martinez-Ferro M., Bellia-Munzon G., Schewitz I.A., Toselli L. Pectus carinatum: when less is more // Afr J Thorac Crit Care Med. 2019. Vol. 25, N 3. Р. 10.7196/AJTCCM.2019.v25i3.019. doi: 10.7196/AJTCCM.2019.v25i3.019
- Lester C. Pigeon breast (pectus carinatum) and other protrusion deformities of the chest of developmental origin // Ann Surg. 1953. Vol. 137, N 4. Р. 482–489. doi: 10.1097/00000658-195304000-00008
- Welch K.J., Vos A. Surgical correction of pectus carinatum (pigeon breast) // J Pediatr Surg. 1973. Vol. 8, N 5. Р. 659–667. doi: 10.1016/0022-3468(73)90404-1
- Coelho M.S., Santos A., Pizarro L., et al. “Pectus excavatum / pectus carinatum”: tratamento cirúrgico // J Pneumol. 1983. Vol. 10, Suрpl. Р. 47.
- Ramadan S., Wilde J., Tabard-Fougère A., et al. Cardiopulmonary function in adolescent patients with pectus excavatum or carinatum // BMJ Open Respir Res. 2021. Vol. 8, N 1. Р. e001020. doi: 10.1136/bmjresp-2021-001020
- Buziashvili D., Gopman J.M., Weissler H., et al. An evidence-based approach to management of pectus excavatum and carinatum // Ann Plast Surg. 2019. Vol. 82, N 3. Р. 352–358. doi: 10.1097/SAP.0000000000001654
- Szafer D., Taylor J.S., Pei A., et al. A simplified method for three-dimensional optical imaging and measurement of patients with chest wall deformities // J Laparoendosc Adv Surg Tech A. 2019. Vol. 29, N 2. Р. 267–271. doi: 10.1089/lap.2018.0191
- Geraedts T.C., Daemen J.H., Vissers Y.L., et al. Minimally invasive repair of pectus carinatum by the Abramson method: a systematic review // J Pediatr Surg. 2021. Vol. 5. Р. S0022-3468(21)00829-0. doi: 10.1016/j.jpedsurg.2021.11.028
- Brichon P.Y., Wihlm J.M. Correction of a severe pouter pigeon breast by triple sternal osteotomy with a novel titanium rib bridge fixation // Ann Thorac Surg. 2010. Vol. 90, N 6. Р. e97–99. doi: 10.1016/j.athoracsur.2010.08.068
- Tarhan T., Meurer A., Tarhan O. Combined extra-/intrathoracic correction of pectus carinatum and other asymmetric chest wall deformities: a novel technique // Oper Orthop Traumatol. 2018. Vol. 30, N 6. Р. 469–478. doi: 10.1007/s00064-018-0567-3
- McHam B., Winkler L. Pectus Carinatum. 2021. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2022.
- Rea G., Sezen C.B. Chest wall deformities. 2021 Aug 11. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2022.
- Ramadan S., Wilde J., Tabard-Fougère A., et al. Cardiopulmonary function in adolescent patients with pectus excavatum or carinatum // BMJ. 2021. Vol. 8, N 1. Р. e001020. doi: 10.1136/bmjresp-2021-001020
Дополнительные файлы