Некомпактный миокард и аневризма левого желудочка у 6-летнего ребёнка
- Авторы: Даутов Т.Б.1, Калиев Б.Б.1, Ерекеш Б.Т.2
-
Учреждения:
- Корпоративный фонд «University Medical Center»
- Национальный научный кардиохирургический центр
- Выпуск: Том 4, № 4 (2023)
- Страницы: 625-632
- Раздел: Клинические случаи и серии клинических случаев
- Статья получена: 17.07.2023
- Статья одобрена: 06.09.2023
- Статья опубликована: 15.12.2023
- URL: https://jdigitaldiagnostics.com/DD/article/view/551837
- DOI: https://doi.org/10.17816/DD551837
- ID: 551837
Цитировать
Аннотация
Некомпактный миокард — редкий тип кардиомиопатии, часто сопровождающийся аневризмой желудочка. В статье описан клинический случай 6-летней девочки, поступившей в нашу клинику с жалобами на плохое самочувствие при физической нагрузке. Эхокардиография выявила выраженную трабекулярность стенки левого желудочка и выбухание в области базально-боковой стенки, что соотвествует аневризме и некомпактности миокарда левого желудочка. На магнитно-резонансной томографии сердца наличие некомпактности миокарда было подтверждено соотношением некомпактного слоя к компактному 2,6:1. Кроме того, была выявлена систолическая дисфункция и аневризма левого желудочка с рубцеванием миокарда. Коронарная ангиография исключила поражение коронарных артерий, что позволило предположить природу рубцевания эндомиокарда как результат нарушения микроциркуляции в некомпактном слое миокарда.
Полный текст
ВВЕДЕНИЕ
Некомпактность миокарда левого желудочка (НМЛЖ) — редкий тип кардиомиопатии, обусловленный нарушением формирования компактности миокарда в период эмбриогенеза. Характеризуется чрезмерной трабекулярностью мышечных волокон с образованием глубоких межтрабекулярных карманов [1]. Клинические проявления варьируют от отсутствия симптомов до нарушений сердечной деятельности, а также сердечной недостаточности, аритмии и системной тромбоэмболии [2]. В литературе встречаются лишь единичные сообщения об усугублении НМЛЖ аневризмой левого желудочка (ЛЖ) [3], особенно у детей. Клинически большинство аневризм ЛЖ протекает бессимптомно, хотя в редких случаях они могут быть причиной аритмии (18,4%), эмболических событий (5,4%), разрыва сердечной мышцы (4%), застойной сердечной недостаточности (21,5%), стенокардии [4].
В последние годы сформировались две основные гипотезы о развитии НМЛЖ: нарушение процесса эмбриогенеза и молекулярно-генетический механизм. Изначально считалось, что к чрезмерной трабекулярности миокарда и межтрабекулярных пространств приводит недостаточная консолидация кардиомиоцитов в процессе аномального эмбрионального морфогенеза. Однако последние усовершенствования в области молекулярно-генетических методов исследования позволили выявить всё большее число генов, связанных с развитием НМЛЖ. Большинство из них — это гены саркомерных белков и ионных каналов, а также митохондриальные гены, причём гены саркомерных белков чаще всего оказываются вовлечёнными в патогенез заболевания [5]. У взрослых распространённость изолированного НМЛЖ варьирует от 0,01% до 0,3% [6]. Американская кардиологическая ассоциация относит НМЛЖ к первичным генетическим кардиомиопатиям, тогда как Европейское общество кардиологов — к неклассифицируемым кардиомиопатиям [7].
ОПИСАНИЕ СЛУЧАЯ
В нашу клинику поступила девочка 6 лет с жалобами на плохое самочувствие при физической нагрузке.
Анамнез
На 26-й неделе внутриутробного развития ей был поставлен диагноз «экссудативный перикардит». В возрасте 15 месяцев при эхокардиографии (ЭхоКГ) была выявлена жидкость в перикардиальной плоскости объёмом до 600 мл, что послужило поводом для выполнения перикардиоцентеза, в результате которого был диагностирован гемоперикард. Перед поступлением у девочки была диагностирована сердечная недостаточность с незначительно сниженной фракцией выброса ЛЖ (53%).
Обследование
Температура тела на момент поступления — 36,6 ℃, уровень насыщения крови кислородом (SpO2) — 98%, частота дыхания — 23 цикла в минуту. Тоны сердца приглушены, ритмичны, органические шумы отсутствовали. Артериальное давление — 115/83 мм рт. ст., частота сердечных сокращений — 110 в минуту.
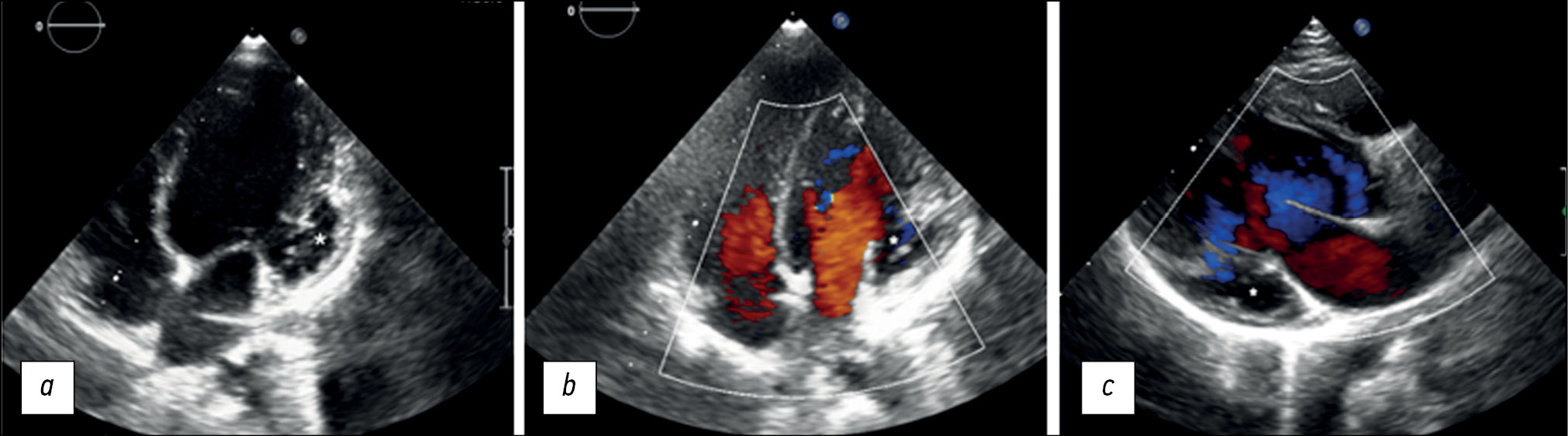
При госпитализации на ЭхоКГ была выявлена дилатация ЛЖ, повышенная трабекулярность верхушки и боковой стенки ЛЖ, мешковидное выбухание в виде аневризмы на уровне базально-боковой части ЛЖ, возможно глубокая трабекула (рис. 1, а–c). Кроме того, было обнаружено снижение систолической функции ЛЖ с фракцией выброса 48% и минимальной регургитацией на трёхстворчатом, митральном и лёгочном клапанах.
Рис. 1. Трансторакальная эхокардиография (кардиодатчик, двухмерное сканирование) 6-летней пациентки с некомпактностью миокарда и аневризмой левого желудочка: a — в апикальной четырёхкамерной проекции в режиме серой шкалы отмечается выбухание стенки левого желудочка и некомпактность миокарда, желудочек соединён с аневризмой (звёздочка); b — в апикальной четырёхкамерной проекции в режиме цветного допплеровского картирования определяется анэхогенное образование больших размеров (аневризма обозначена звёздочкой) с выраженной трабекуляцией в области верхушки и боковых стенок левого желудочка; c — в трёхкамерной проекции в режиме цветного допплеровского картирования определяется аневризма (звёздочка), входное и выходное отверстия левого желудочка.
По данным ЭхоКГ, основной ритм — синусовый. При 24-часовом Холтеровском мониторировании электрокардиограммы регистрировался синусовый ритм, средняя частота сердечных сокращений составила — 109 уд/мин, минимальная — 64 уд/мин, максимальная —173 уд/мин, отсутствие пауз более 2 с, отсутствие тахи-бради аритмий.
Для исключения врождённых пороков сердца была проведена магнитно-резонансная томография (МРТ) сердца с контрастным усилением (Гадобутрол, 2,0 мл). Систолическая функция обоих желудочков была снижена: фракция выброса ЛЖ — 41%, правого желудочка (ПЖ) — 45%. Общая масса миокарда ЛЖ составила 54,6 г, при этом на долю некомпактного миокарда приходилось 14,4 г, или 26,3% общей массы. На МРТ сердца были выявлены признаки рубцевания миокарда, мешковидное выпячивание базальной передней и боковой стенок ЛЖ, некомпактный миокард (соотношение некомпактного и компактного слоёв, НМ/КМ, — 2,6:1), дилатация ЛЖ. На отсроченных томограммах наблюдалось накопление контрастного вещества (в первом, пятом и шестом сегментах) (рис. 2, а–e).
Рис. 2. Магнитно-резонансная томография сердца у 6-летней пациентки с некомпактностью миокарда и аневризмой левого желудочка. Сканирование проводилось на магнитно-резонансном томографе 1,5-Т (MAGNETOM Avanto, Siemens Healthcare, Германия) с задержкой дыхания: a — на двухкамерном изображении по короткой оси до введения контрастного вещества определяется хорошо выраженное выпячивание боковой стенки левого желудочка (звёздочка) и локальное истончение миокарда (стрелки). Время эхо (Time of echo) — 1,5 мс, время повторения (Repetition time) — 42 мс; b — на четырёхкамерном изображении по длинной оси до введения контрастного вещества определяется аневризма (звёздочка) в базальном отделе боковой стенки левого желудочка и некомпактность миокарда (соотношение некомпактного и компактного слоёв — 2,6:1). Время эхо — 1,5 мс, время повторения — 42 мс; c — на четырёхкамерном изображении по длинной оси после контрастирования, отмечается позднее усиление гадолинием (стрелки) в базальном отделе переднебоковой стенки левого желудочка, где расположена аневризма (звёздочка). Время эхо — 1,5 мс, время повторения — 700 мс; d — на двухкамерном изображении по короткой оси после контрастирования определяется накопление контрастного вещества в первом, пятом и шестом сегментах. Время эхо — 1,5 мс, время повторения — 2000 мс; e — на двухкамерном изображении по длинной оси определяется позднее усиление гадолинием в базальном отделе передней стенки левого желудочка. Время эхо — 1,4 мс, время повторения — 700 мс.
Диагноз
По данным ЭхоКГ и МРТ сердца у пациентки были выявлены НМЛЖ и аневризма. Принято решение о проведении коронарной ангиографии для оценки состояния коронарных сосудов, в ходе которой признаки аномалий коронарных артерий выявлены не были (рис. 4, а–b).
Рис. 4. Коронарная ангиография 6-летней пациентки с некомпактностью миокарда и аневризмой левого желудочка. Исследование выполнялось с использованием интрадьюсера размером 4 Fr и двух катетеров размером 5 Fr. а, b — изменения в коронарных артериях не обнаружены, определяется левый тип коронарного кровоснабжения. RCA — правая коронарная артерия; LAD — левая передняя нисходящая артерия; Cx — огибающая артерия; D1 — диагональная артерия; RV branch — ветвь правой коронарной артерии; AI — промежуточная ветвь.
На основании полученных данных диагностирована НМЛЖ, осложнённая аневризмой.
Учитывая результаты обследования, прибавку в весе, сохранённую толерантность к физической нагрузке и концентрацию мозгового натрийуретического гормона NT-proBNP 43,60 пг/мл, пациентка была направлена в больницу по месту жительства для дальнейшего наблюдения с назначением медикаментозной терапии.
Лечение
В связи с ограниченностью данных о методах терапии данной патологии рекомендуется проводить лечение клинических осложнений в соответствии с действующими рекомендациями для каждого конкретного случая. Пациентам с НМЛЖ, имеющим в анамнезе тромбоэмболию, фибрилляцию предсердий и/или систолическую дисфункцию (фракция выброса ЛЖ <40%), рекомендуется антикоагуляционная терапия в связи с повышенным риском образования тромбов из-за глубоких межтрабекулярных углублений и замедленного кровотока [6]. Именно поэтому предполагается, что антикоагуляционная терапия может быть необходима пациентам с НМЛЖ и сопутствующими аневризмами ЛЖ даже при отсутствии систолической дисфункции или фибрилляции предсердий. Однако встречаются сообщения о том, что пациентам проводилась более радикальная терапия, включавшая хирургическое удаление аневризмы с целью предотвращения напряжения и разрыва стенки аневризмы, а также риска образования тромба. Кроме того, иссечение фиброзной ткани аневризмы ЛЖ может помочь предотвратить развитие аритмий, а изменение формы желудочка — улучшить симптомы сердечной недостаточности. Хирургическое вмешательство считается полноценным методом лечения и может применяться наряду с оптимальной медикаментозной терапией [8].
ОБСУЖДЕНИЕ
Диагноз НМЛЖ в первую очередь основывается на результатах визуализации анатомических характеристик. Несмотря на отсутствие общепринятого определения НМЛЖ, следующие эхокардиографические критерии учитываются чаще всего:
- двухслойный миокард с множественными, выраженными трабекулами в конце систолы;
- соотношение НМ/КМ >2;
- цветовая визуализация потоков в межтрабекулярных углублениях в допплеровском режиме и сообщение с полостью ЛЖ;
- отсутствие сопутствующих аномалий сердца.
Классическая триада осложнений включает сердечную недостаточность, желудочковую аритмию и системные эмболические события [9].
Мы столкнулись с редким случаем НМЛЖ в сочетании с аневризмой ЛЖ, обусловленной нарушением микроциркуляции. На примере нашей пациентки было показано, что при МРТ сердца критичным для диагностики НМЛЖ является соотношение максимальной толщины некомпактного слоя миокарда к компактному более 2,3 в конце диастолы и масса трабекулярного миокарда ЛЖ >25% общей массы ЛЖ [10].
При позднем контрастном усилении гадолинием выявлены рубцы вдоль стенки аневризмы. Кроме того, для аневризмы характерно широкое соединение с полостью желудочка (рис. 3), в то время как дивертикулы обычно имеют вытянутую форму и суженную шейку. Наиболее часто аневризмы наблюдаются в верхушке ЛЖ (28%) и перивальвулярной области вблизи митрального клапана (49%). Аневризмы ЛЖ, как правило, возникают после острого инфаркта миокарда с систолическим выбуханием и формированием рубца в миокарде. Без знания истории болезни пациента и результатов коронарной ангиограммы приобретённые аневризмы ЛЖ трудно отличить от врождённых [11]. Однако считается, что именно нарушение микроциркуляции является этиологией формирования аневризм и рубцов при НМЛЖ [12].
Рис. 3. Некомпактность миокарда с тонкостенной аневризмой левого желудочка. Выбухание аневризмы происходит из базального отдела передней стенки левого желудочка во время систолы. Стрелками показано направление кровотока. Ao — аорта; LA — левое предсердие; LV — левый желудочек; NCM — некомпактный миокард левого желудочка; RA — правое предсердие; RV — правый желудочек; aneurism — аневризма.
Учитывая результаты коронарной ангиографии, у нашей пациентки аневризма не была связана с поражением коронарных артерий. В нашем случае аневризма, по-видимому, была приобретённой, поскольку по результатам предыдущей ЭхоКГ фракция выброса превышала 50%, а впоследствии стала уменьшаться, когда начали проявляться симптомы сердечной недостаточности. К осложнениям аневризмы ЛЖ относятся: интрамуральные тромбы, изменения сердечного выброса и разрыв аневризмы.
ЗАКЛЮЧЕНИЕ
Некомпактность миокарда в сочетании с аневризмой ЛЖ — крайне редкий вариант кардиомиопатии. ЭхоКГ, МРТ сердца и коронарная ангиография — наиболее эффективные методы выявления компонентов НМЛЖ. Хирургическое вмешательство может быть совмещено с медикаментозным лечением независимо от выраженности симптомов.
ДОПОЛНИТЕЛЬНО
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении работы.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Вклад авторов. Все авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение работы и подготовку статьи, прочли и одобрили финальную версию перед публикацией). Наибольший вклад распределён следующим образом: Т.Б. Даутов — концепция работы, утверждение окончательного варианта рукописи; Б.Б. Калиев — редактирование рукописи; Б.Т. Ерекеш ― сбор и анализ литературных данных, подготовка рукописи.
Информированное согласие на публикацию. Авторы получили письменное согласие законных представителей пациента на публикацию медицинских данных и фотографий.
Об авторах
Таирхан Бекполатович Даутов
Корпоративный фонд «University Medical Center»
Email: tairkhan.dautov@mail.ru
ORCID iD: 0000-0002-5267-0108
SPIN-код: 8632-6605
д-р мед. наук, доцент
Казахстан, АстанаБауыржан Бахытович Калиев
Корпоративный фонд «University Medical Center»
Автор, ответственный за переписку.
Email: baur233113@mail.ru
ORCID iD: 0000-0003-4825-749X
SPIN-код: 7315-9129
Казахстан, Астана
Бибисара Туреханкызы Ерекеш
Национальный научный кардиохирургический центр
Email: bibisara_97@mail.ru
ORCID iD: 0009-0002-0185-3278
Казахстан, Астана
Список литературы
- Srivastava S., Yavari M., Al-Abcha A., Banga S., Abela G. Ventricular non-compaction review // Heart Failure Reviews. 2022. Vol. 27, N 4. P. 1063–1076. doi: 10.1007/s10741-021-10128-3
- Petersen S.E., Jensen B., Aung N., et al. Excessive Trabeculation of the Left Ventricle // JACC: Cardiovascular Imaging Expert Panel Paper. 2023. Vol. 16, N 3. P. 408–425. doi: 10.1016/j.jcmg.2022.12.026
- Catalano M.A., Hemli J.M., Lasic Z., Patel N.C. Repair of left ventricular aneurysm in the setting of noncompaction // Journal of Cardiology Cases. 2022. Vol. 25, N 6. P. 416–419. doi: 10.1016/j.jccase.2022.01.008
- Tilahun T., Kedir E., Eshetu B. Fatal Left Ventricular Aneurysm in a 13 Years Old Male Child: A Case Report // Ethiopian journal of health sciences. 2021. Vol. 31, N 4. P. 903–906. doi: 10.4314/ejhs.v31i4.26
- Tian S., Liang H., Li X., et al. A novel mutation in the TTN gene resulted in left ventricular noncompaction: a case report and literature review // BMC Cardiovascular Disorders. 2023. Vol. 23, N 1. P. 352. doi: 10.1186/s12872-023-03382-w
- Yakabe D., Matsushima S., Uchino S., et al. Left Ventricular Noncompaction with Multiple Thrombi in Apical Aneurysm // Internal Medicine. 2020. Vol. 59, N 3. P. 377–381. doi: 10.2169/internalmedicine.3489-19
- Gerecke B.J., Engberding R. Noncompaction Cardiomyopathy-History and Current Knowledge for Clinical Practice // Journal of Clinical Medicine. 2021. Vol. 10, N 11. P. 2457. doi: 10.3390/jcm10112457
- Daprati A., Sassi C.G., Garatti A., Saitto G., Menicanti L. Congenital left ventricular aneurysm with myocardial noncompaction pattern // Asian Cardiovascular and Thoracic Annals. 2020. Vol. 28, N 8. P. 504–506. doi: 10.1177/0218492320949833
- Ogah O.S., Iyawe E.P., Orimolade O.A., et al. Left ventricular noncompaction in Ibadan, Nigeria // The Egyptian Heart Journal. 2023. Vol. 75, N 1. P. 69. doi: 10.1186/s43044-023-00396-9
- Gaižauskienė K., Glembockytė G., Glaveckaite S., Valevičienė N. Magnetic resonance diagnostic criteria of non-compaction cardiomyopathy: new diagnostic criteria still needed? // Seminars in Cardiovascular Medicine. 2023. Vol. 29, N 1. P. 1–13. doi: 10.2478/semcard-2022-0003
- Ohlow M.A. Congenital left ventricular aneurysms and diverticula: an entity in search of an identity // Journal of Geriatric Cardiology. 2017. Vol. 14, N 12. P. 750–762. doi: 10.11909/j.issn.1671-5411.2017.12.005
- Siripornpitak S., Khositseth A., Sriprachyakul A. Left Ventricular Non-compaction with Ventricular Aneurysms // Journal of Cardiovascular Imaging. 2020. Vol. 28, N 3. P. 222–225. doi: 10.4250/jcvi.2019.0091
Дополнительные файлы