Односторонняя атрезия лёгочных вен: сложности лучевой диагностики
- Авторы: Жарикова В.В.1, Нечаев В.А.1, Куликова Е.А.1, Юдин А.Л.2
-
Учреждения:
- Городская клиническая онкологическая больница №1
- Российский национальный исследовательский медицинский университет имени Н.И. Пирогова
- Выпуск: Том 5, № 2 (2024)
- Страницы: 361-369
- Раздел: Клинические случаи и серии клинических случаев
- Статья получена: 25.10.2023
- Статья одобрена: 06.02.2024
- Статья опубликована: 20.09.2024
- URL: https://jdigitaldiagnostics.com/DD/article/view/619643
- DOI: https://doi.org/10.17816/DD619643
- ID: 619643
Цитировать
Аннотация
Атрезия лёгочных вен — редкий порок развития, который может возникать как изолированно, так и в сочетании с другими врождёнными пороками развития сердечно-сосудистой системы, например, с таким как гипоплазия лёгочной артерии. Атрезия лёгочных вен приводит к изменениям в работе сердечно-сосудистой системы. Данный порок развития чаще диагностируется в младенческом и раннем детском возрастем ввиду рецидивирующих эпизодов пневмонии и кровохарканья. Во взрослом возрасте атрезия лёгочных вен встречается намного реже, клинически характеризуется такими проявлениями, как одышка при физической нагрузке и кровохарканье. Однако в редких случаях клинические симптомы отсутствуют, при этом изменения в паренхиме лёгких носят неспецифический характер, ввиду чего могут быть ошибочно расценены как проявления различных лёгочных заболеваний в том числе воспалительного генеза. В представленной статье описано клиническое наблюдение сочетания односторонней атрезии лёгочных вен с гипоплазией лёгочной артерии и интерстициальными изменениями в гипоплазированном лёгком у молодого мужчины без жалоб со стороны органов дыхания. Патологии впервые выявлены в 21 год по данным компьютерной томографии с контрастным усилением.
Ключевые слова
Полный текст
АКТУАЛЬНОСТЬ
Атрезия лёгочных вен — врождённый порок развития, обычно проявляющийся в младенческом или детском возрасте рецидивирующими эпизодами кровохарканья и пневмонии [1]. У взрослых встречается крайне редко. В англоязычной литературе представлено менее 40 случаев бессимптомной односторонней атрезии лёгочных вен, впервые выявленной во взрослом возрасте [2]. В русскоязычной литературе описанных аналогичных случаев не найдено. В данной статье представлено клиническое наблюдение правосторонней атрезии лёгочных вен в сочетании с гипоплазией правой лёгочной артерии и интерстициальными изменениями в правом лёгком, впервые выявленными у взрослого 21-летнего мужчины по данным компьютерной томографии (КТ).
ОПИСАНИЕ СЛУЧАЯ
Пациент В., 21 год, был направлен в Государственное бюджетное учреждение здравоохранения «Городская клиническая онкологическая больница №1» Департамента здравоохранения города Москвы для проведения планового обследования по поводу рака левой почки в анамнезе (pT3N0M0), состояние после нефрэктомии слева от 2003 года по поводу нефробластомы.
Анамнез
В 2020 году было выявлено образование единственной правой почки, однако по результатам иммуногистохимического исследования, выполненного в другом лечебном учреждении, данных за онкологический процесс не получено. Пациент наблюдается у эндокринолога по поводу синдрома Дениса–Драша (кариотип 46, XY; дисгенезия гонад — выполнена гонадэктомия), гипергонадотропного гипогонадизма, гинекомастии и низкорослости. Со слов в детском возрасте перенёс оперативное вмешательство на сердце. Дополнительные данные о проведённых обследованиях, а также выполненных диагностических и лечебных вмешательствах до 2020 года отсутствуют.
Результаты физикального, лабораторного и инструментального исследования
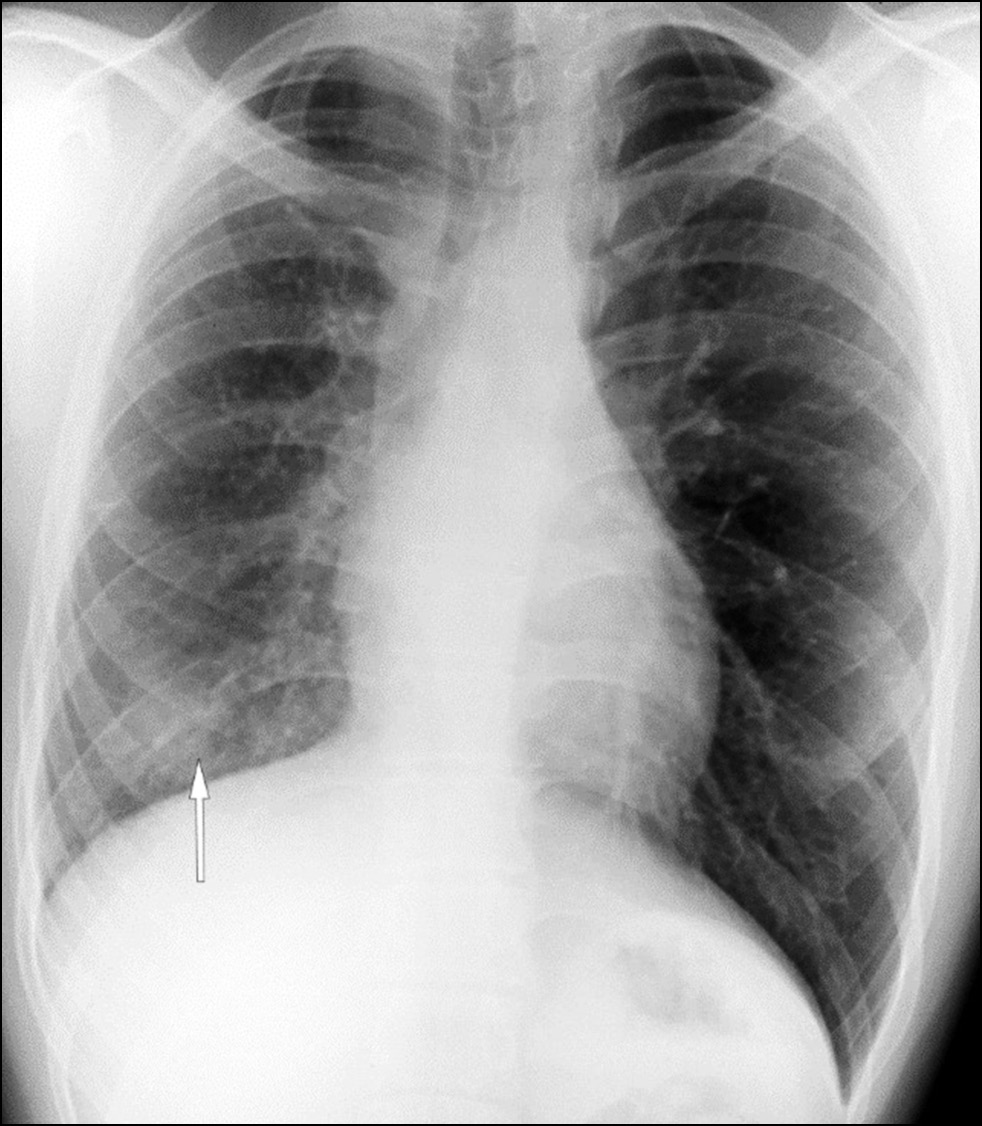
В 2020 году при проведении флюорографии в рамках диспансеризации у пациента выявлено уменьшение в объёме правого лёгкого, участок затенения без чётких контуров в нижних отделах правого лёгочного поля (рис. 1). Пациент на момент обследования жалоб не предъявлял.
Рис. 1. Флюорограмма лёгких. Выявлено уменьшение в объёме правого лёгкого, участок затенения без чётких контуров в нижних отделах правого лёгочного поля (белая стрелка).
С целью уточнения характера выявленных изменений выполнена КТ органов грудной клетки без контрастного усиления, по результатам которой были описаны интерстициальные изменения правого лёгкого в виде утолщения внутри- и междольковых перегородок преимущественно в средних и нижних отделах правого лёгкого, утолщение стенок бронхов. Кроме того, в средостении определялся мягкотканный конгломерат неправильной формы с неровными контурами в области правых трахео-бронхиальных и бифуркационных лимфатических узлов, гомогенной структуры, плотностью +40 HU. Изменения были расценены как проявление внутригрудной лимфаденопатии, интерстициального заболевания правого лёгкого с признаками буллёзной эмфиземы (рис. 2).
Рис. 2. Компьютерные томограммы лёгких: a, b — аксиальная плоскость; c — сагиттальная плоскость; d — корональная плоскость. Правое лёгкое уменьшено в объёме. Белые стрелки — утолщённый междольковый интерстиций; жёлтые стрелки — киста в лёгком; зелёная стрелка — мягкотканный конгломерат гомогенной структуры, плотностью +40 HU в средостении. При выполнении динамического контроля с помощью компьютерной томографии от 2023 года, картина сохранилась без динамики.
По результатам КТ лёгких была дополнительно назначена консультация пульмонолога и проверена функция внешнего дыхания. Выявлено снижение дыхательной функции лёгких в виде смешанных рестриктивно-обструктивных изменений (объём форсированного выдоха за 1-ю секунду — 53%). Ввиду отсутствия клинических проявлений было рекомендовано динамическое наблюдение, а также консультация онколога по поводу выявленного образования правой почки и лимфаденопатии средостения.
В 2023 году, после обращения к онкологу, пациенту были выполнены лабораторные исследования (результаты в пределах референсных норм), а также с целью динамического контроля была выполнена КТ органов грудной клетки, брюшной полости и малого таза с внутривенным контрастированием, при которой сохранялось уменьшение правого лёгкого в объёме с наличием выраженных интерстициальных изменений, участков уплотнения лёгочной паренхимы по типу «матового стекла», кисты в поражённом лёгком. КТ-картина сохранялась без динамики по сравнению с исследованием от 2020 года.
При анализе томограмм в артериальную и венозную фазы контрастирования по контуру правого главного бронха, в области внутригрудных лимфатических узлов определялись множественные расширенные извитые артериальные и венозные сосуды (бронхиальные и межрёберные), которые ранее, при исследовании без контрастного усиления, трактовались как проявления внутригрудной лимфаденопатии (рис. 3). Определялось уменьшение диаметра правой лёгочной артерии до 7 мм (с контралатеральной стороны — до 14 мм) и отсутствие контрастирования правых лёгочных вен что наглядно представлено на 3D-реконструкции сердца (рис. 4).
Рис. 3. Компьютерные томограммы лёгких: a, b — аксиальная плоскость; c — корональная плоскость. Белые стрелки — множественные сосудистые коллатерали по контуру бронхов; чёрная стрелка — гипоплазия правой лёгочной артерии.
Рис. 4. Отсутствие правых лёгочных вен (белые стрелки): a — компьютерная томограмма лёгких в корональной плоскости; b — компьютерная томограмма лёгких в аксиальной плоскости; c — 3D-реконструкция сердца.
ОБСУЖДЕНИЕ
Атрезия лёгочных вен — это редкая врождённая аномалия, распространённость которой составляет 1,7 случая на 100 000 детей младше 2 лет [3]. Вероятно, возникает в процессе внутриутробного развития в результате нарушения слияния единой лёгочной вены в левое предсердие [4–6]. Диагноз в большинстве случаев ставится в младенческом или раннем детском возрасте из-за эпизодов рецидивирующей пневмонии и/или кровохарканья [1, 7, 11]. Данная аномалия развития может встречаться с любой стороны без преобладания левой или правой, часто сочетается с нарушением работы сердечно-сосудистой системы, как у нашего пациента, по поводу чего в детском возрасте ему было выполнено оперативное вмешательство. Кроме того, в нашем случае определялись косвенные признаки недостаточности трёхстворчатого клапана, которые проявлялись в виде регургитации тока крови в просвет печёночного сегмента нижней полой вены и печёночных вен.
Во взрослом возрасте основными жалобами являются одышка при физической нагрузке и кровохарканье, часто ассоциация с проявлением лёгочной гипертензии [5]. Однако в редких случаях заболевание протекает бессимптомно [3, 8].
Атрезия лёгочных вен в 50% случаев встречается изолированно, а в остальных — в сочетании с другими пороками развития, например, с гипоплазией лёгочной артерии, вследствие чего развиваются явления гипоперфузии и происходит уменьшение размеров поражённого лёгкого [9, 12]. В результате аномалии сосудов малого круга кровообращения развиваются множественные сосудистые коллатерали, которые чаще представлены расширенными межрёберными и бронхиальными артериями и венами. Они сливаются с новообразованными сосудами, что приводит к утолщению междольковых перегородок, появлению перифиссуральных очагов и участков уплотнения лёгочной паренхимы по типу «матового стекла» как проявление лимфостаза и венозного застоя [2, 9]. При остановке кровотока в отдельных капиллярах, мелких артериях и венах с одновременным резким расширением сосудистой сети и переполнением кровью этих сосудов вследствие нарушения нормального оттока поражённая паренхима лёгкого кровоснабжается недостаточно. В результате происходит уплотнение лёгочной ткани, утолщение альвеолярно-капиллярной мембраны и межальвеолярных перегородок за счёт усиленного разрастания соединительной ткани. Вследствие этого наблюдается значительное ухудшение лёгочного газообмена и явление гипоксемии [10].
В представленном наблюдении также были выявлены кисты в поражённом лёгком, что, вероятно, является не случайной находкой, а следствием разрушения или недоразвития капиллярных сетей на альвеолярном уровне из-за недостаточного кровоснабжения [2, 7].
Среди неинвазивных методов первичной диагностики врождённых аномалий развития сердечно-сосудистой системы большую роль играет метод эхокардиографии, позволяющий установить анатомическую вариативность, размеры магистральных лёгочных сосудов и особенности кровоснабжения. В нашем случае данное обследование было назначено, однако пациент на приём не явился.
При проведении стандартной рентгенографии органов грудной клетки можно выявить уменьшение в объёме поражённого лёгкого, а также усиление лёгочного рисунка за счёт ретикулярного компонента. В качестве дообследования неинвазивная диагностика может быть выполнена с помощью КТ-ангиографии, при необходимости — магнитно-резонансной томографии сердца [9]. В нашем случае магнитно-резонансная томография сердца не проводилась, так как на КТ-исследовании были визуализированы как венозные, так и артериальные изменения, что позволило установить диагноз венозной недостаточности, не прибегая к иным методам. КТ с контрастным усилением позволяет выявить отсутствие лёгочных вен, гипоплазию лёгочной артерии, уменьшение размеров правого лёгкого и утолщение междольковых перегородок из-за венозного застоя, что и было определено в нашем случае.
Односторонняя атрезия лёгочных вен — редкая врождённая аномалия, проявления которой часто ошибочно принимают за вторичное злокачественное поражение, как в нашем случае, пневмонию или туберкулёз лёгких [3, 9]. При наличии клинической симптоматики в качестве метода лечения предлагается пневмонэктомия или трансплантация лёгкого [9].
ЗАКЛЮЧЕНИЕ
Односторонняя атрезия лёгочных вен — редкая врождённая аномалия развития, часто встречающаяся в сочетании с другими аномалиями сердечно-сосудистой системы. Мы представили редкий случай сочетания врождённых аномалий развития сосудов малого круга кровообращения с бессимптомным течением у молодого мужчины. В ряде случаев у таких пациентов выявляемые изменения в средостении и лёгких могут быть ошибочно интерпретированы как проявление пневмонии, туберкулёза лёгких или онкологического заболевания. Однако совокупность специфических рентгенологических признаков, выявляемых с помощью КТ органов грудной клетки с контрастным усилением, может помочь своевременно диагностировать данную аномалию развития.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Авторы заявляют об отсутствии внешнего финансирования при проведении работы.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Вклад авторов. Все авторы подтверждают соответствие своего авторства международным критериям ICMJE (все авторы внесли существенный вклад в разработку концепции, проведение работы и подготовку статьи, прочли и одобрили финальную версию перед публикацией).
Наибольший вклад распределён следующим образом: В.В. Жарикова — клиническая оценка результатов КТ, сбор и обработка материалов, написание и редактирование текста статьи, подготовка иллюстраций; В.А. Нечаев — клиническая оценка результатов КТ, редактирование текста статьи, подготовка иллюстраций, консультативная поддержка, утверждение окончательного варианта текста рукописи; Е.А. Куликова — клиническая оценка результатов КТ, консультативная поддержка; А.Л. Юдин — редактирование текста статьи, консультативная поддержка, утверждение окончательного варианта текста рукописи.
Информированное согласие на публикацию. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации и фотографий в обезличенной форме в журнале Digital Diagnostics.
ADDITIONAL INFORMATION
Funding source. This article was not supported by any external sources of funding.
Competing interests. The authors declare that they have no competing interests.
Authors’ contribution. All authors made a substantial contribution to the conception of the work, acquisition, analysis, interpretation of data for the work, drafting and revising the work, final approval of the version to be published and agree to be accountable for all aspects of the work. V.V. Zharikova — clinical evaluation of CT results, data processing, writing text, text editing, preparing illustrations for the article; V.A. Nechaev — clinical evaluation of CT results, text editing, preparing illustrations for the article, advisory support, approval of the final version of the text; E.A. Kulikova — clinical evaluation of CT results, advisory support; A.L. Yudin — text editing, advisory support, advisory support, approval of the final version of the text.
Consent for publication. Written consent was obtained from the patient for publication of relevant medical information and all of accompanying images within the manuscript Digital Diagnostics Journal.
Об авторах
Вероника Валерьевна Жарикова
Городская клиническая онкологическая больница №1
Автор, ответственный за переписку.
Email: ZharikovaVV@zdrav.mos.ru
ORCID iD: 0009-0007-1659-8325
Россия, Москва
Валентин Александрович Нечаев
Городская клиническая онкологическая больница №1
Email: NechaevVA1@zdrav.mos.ru
ORCID iD: 0000-0002-6716-5593
SPIN-код: 2527-0130
канд. мед. наук
Россия, МоскваЕвгения Александровна Куликова
Городская клиническая онкологическая больница №1
Email: kulikovaEA14@zdrav.mos.ru
ORCID iD: 0000-0002-0319-4934
SPIN-код: 2884-4803
Россия, Москва
Андрей Леонидович Юдин
Российский национальный исследовательский медицинский университет имени Н.И. Пирогова
Email: prof_yudin@mail.ru
ORCID iD: 0000-0002-0310-0889
SPIN-код: 6184-8284
д-р мед. наук, профессор
Россия, МоскваСписок литературы
- Patil P.P. Right pulmonary venous atresia: a rare cause for recurrent unilateral pneumonia // J. Clin. Diagn. Res. 2017. Vol. 11, N 9. P. SD01–SD02. doi: 10.7860/JCDR/2017/25670.10596
- Kim Y., Yoo I.R., Ahn M.I., Han D.H. Asymptomatic adults with isolated, unilateral right pulmonary vein atresia: multidetector CT findings // Br. J. Radiol. 2011. Vol. 84, N 1002. P. 109–113. doi: 10.1259/bjr/51344661
- Cohn H.-E.R., Hicks M., Lacson A., Hicks A. Left hypoplastic lung and hemoptysis — rare familial unilateral pulmonary vein atresia // Clin. Case Rep. 2020. Vol. 8, N 9. P. 1698–1703. doi: 10.1002/ccr3.2982
- Reller M.D., McDonald R.W., Thornburg K., et al. Cardiac embryology: basic review and clinical correlations // J. Am. Soc. Echocardiogr. 1991. Vol. 4, N 5. P. 519–532. doi: 10.1016/s0894-7317(14)80388-x
- Heyneman L.E., Nolan R.L., Harrison J.K., McAdams H.P. Congenital unilateral pulmonary vein atresia: radiologic findings in three adult patients // Am. J. Roentgenol. 2001. Vol. 177, N 3. P. 681–685. doi: 10.2214/ajr.177.3.1770681
- Dixit R., Kumar J., Chowdhury K., et al. Case report: isolated pulmonary vein atresia diagnosted on 128-slice multidetector CT // Indian J. Radiol. Imaging. 2011. Vol. 21, N 4. P. 253–256. doi: 10.4103/0971-3026.90681
- Lee S.C., Yi J.G., Park J.H. Cystic lung changes in a thin section CT in an asymptomatic young adult with unilateral pulmonary vein atresia: a case report // J. Korean Soc. Radiol. 2012. Vol. 67, N 1. P. 45–48. doi: 10.3348/jksr.2012.67.1.45
- Park S., Cha Y.K., Kim J.S., et al. Isolated Unilateral Pulmonary Artery Hypoplasia with Accompanying Pulmonary Parenchymal Findings on CT: A Case Report // J. Korean Soc. Radiol. 2017. Vol. 76, N 5. P. 369–373. doi: 10.3348/jksr.2017.76.5.369
- Cong C.-V., Ly T.-T., Duc N.M. Unilateral pulmonary vein atresia: Literature overview and case report // Radiol. Case Rep. 2022. Vol. 17, N 4. P. 1313–1317. doi: 10.1016/j.radcr.2022.01.057
- Павленко С.М. Патологическая физиология. Москва : Медгиз, 1940.
- Basavarai B., Arun S., Amarinder S.M., et al. Unilateral pulmonary vein atresia: diagnostic dilemma unfolded on imaging // BMJ Case Rep. 2018. doi: 10.1136/bcr-2017-224154
- Narayanan R., Shankar B., Paruthikunnan S. Isolated unilateral pulmonary vein atresia // Lung India. 2016. Vol. 33, N 5. P. 571–572. doi: 10.4103/0970-2113.188990
Дополнительные файлы