一名年轻腹水患者腹膜转移癌和腹部结核的鉴别诊断难题:病例介绍
- 作者: Nefedova T.S.1, Shumskaya Y.F.2, Yurazh M.V.1, Panferov A.S.1, Senchikhin P.V.1,3, Grabarnik A.E.4, Shchekoturov I.O.1, Mnatsakanyan M.G.1
-
隶属关系:
- The First Sechenov Moscow State Medical University
- Research and Practical Clinical Center for Diagnostics and Telemedicine Technologies
- National Medical Research Center for Phthisiopulmonology and Infectious Diseases
- Moscow Scientific and Clinical Center for Tuberculosis Control
- 期: 卷 4, 编号 4 (2023)
- 页面: 643-652
- 栏目: 临床病例及临床病例的系列
- ##submission.dateSubmitted##: 08.08.2023
- ##submission.dateAccepted##: 07.11.2023
- ##submission.datePublished##: 15.12.2023
- URL: https://jdigitaldiagnostics.com/DD/article/view/568134
- DOI: https://doi.org/10.17816/DD568134
- ID: 568134
如何引用文章
详细
腹部结核和腹膜转移癌的鉴别诊断难点在于临床表现、实验室和仪器检查方法的数据的相似性。腹腔结核和腹膜转移癌都可能伴有腹水、淋巴聚集体和肠襻的形成。
文章描述了对一名年轻患者的临床观察。第二次分娩后,患者发现了肩胛骨之间的颈部出现剧烈疼痛。随后,在出现症状两个月后,患者患上了肺炎,并对抗生素治疗产生了积极反应。两个月后,她首次发现了反复腹水和胃肠道症状。检查发现了卵巢病变、腹膜转移癌征候以及肺部病灶。然而,腹膜转移癌的临床表现并不典型,而且肺部有特殊病变,因此怀疑是多部位结核。通过腹腔镜检查和受影响组织的活检,以及随后的组织学和实验室检查,确诊为Mycobacterium tuberculosis。
该病例表明,在确定年轻女性患者腹水的病因时,必须使用所有可用的诊断方法,以便对特异性病因和肿瘤性病因进行鉴别诊断。
全文:
背景
腹部结核是肝脏、脾脏、大肠和小肠、腹腔内淋巴结、盆腔器官和腹膜的一种特殊病变[1]。腹部结核可表现为腹水、淋巴结和肠环结块形成、肿瘤抗原 CA-125 浓度升高,这就需要与卵巢癌进展导致的腹膜转移癌进行鉴别诊断,尤其是在常规临床实践中[2,3]。由于缺乏诊断结核性腹膜炎的无创“金标准”,这种情况更加严重[4]。
我们介绍一个临床病例,患者是一名21岁女生,患有以反复性腹水为主要临床表现的多灶性结核病。病例介绍是根据CARE指南(CAse REports guide)[5]编写的。
病例介绍
一名出生并长期居住在达吉斯坦共和国的21岁女性患者于2021年1月因以下主诉到消化内科医生处就诊:
- 腹部肿大;
- 下腹部疼痛,主要在右侧,并向右下肢疼痛放散;
- 腹泻,每天最多三次,无病理性杂质;
- 食欲减退;
- 体力劳动时呼吸困难;
- 全身无力。
病史
2020年2月,在第二次足月产两天后,她发现左侧颈部、肩膀上和肩胛区开始出现剧烈疼痛,包括在夜间,但她并未就此就医。
2020年4月,出现右侧胸痛、右侧肋下痛,体温升至39℃,在居住地的综合医院进行胸部X射线摄影,发现右侧多节性肺炎并发胸膜炎。开始进行抗生素治疗(美罗培南、阿奇霉素),临床效果良好。由于抗生素治疗的临床反应良好,居住地的医生将肺部的变化解释为医院外非特异性细菌性肺炎。
自2020年6月起,在食欲减退的背景下,患者开始发现腹部肿大。对腹腔器官进行了超声波检查,发现有适量的游离液体。每天服用50mg剂量的螺内酯没有效果,腹部体积继续增大。
2020年9月,在居住地的医院进行了腹腔穿刺术,获得了约500ml淡液体,但没有进行对其的检查。
到2020年12月,腹水再次增加。血液检查显示了C反应蛋白浓度上升至28.4mg/L(正常值小于5mg/L),红细胞沉降率升高至48mm/h(正常值小于20mm/h),白细胞减少至3×109/L (正常值4至9×109/L)。胸腔和腹腔计算机断层扫描(CT)显示:双肺多发炎性病变、肝脾肿大、腹水、左侧腹部结肠和小肠环结块、腹膜后淋巴结病变。盆腔器官的超声波检查显示了,左侧卵巢增大并发生囊性转变,盆腔内有大量液体。在道格拉斯腔穿刺术时,获得了1100ml草黄色液体,其细胞学检查显示了,在无结构物质的背景下,局灶性中性粒细胞聚集、罕见淋巴细胞和间皮细胞;培养中未发现微生物生长。开始进行治疗:阿莫西林+克拉维酸,剂量为875/125mg,每天2次;螺内酯,剂量为100mg/天。治疗开始后,患者出现腹泻,每天腹泻达5–7次,粪便中Clostridium difficile的毒素A和毒素B分析呈阴性。
2021年1月,患者因上述主诉前往消化内科医生就诊,并在俄罗斯谢切诺夫大学临床医院消化内科住院治疗。
物理、实验室和仪器的诊断结果
在血常规检查中,C反应蛋白浓度和红细胞沉降率在白细胞减少的背景下仍保持同一水平。
食管胃十二指肠镜检查结果:未发现病变。
结肠镜检查结果:粘膜完好无损;进行了活检,大肠和回肠显微镜下未发现任何变化。
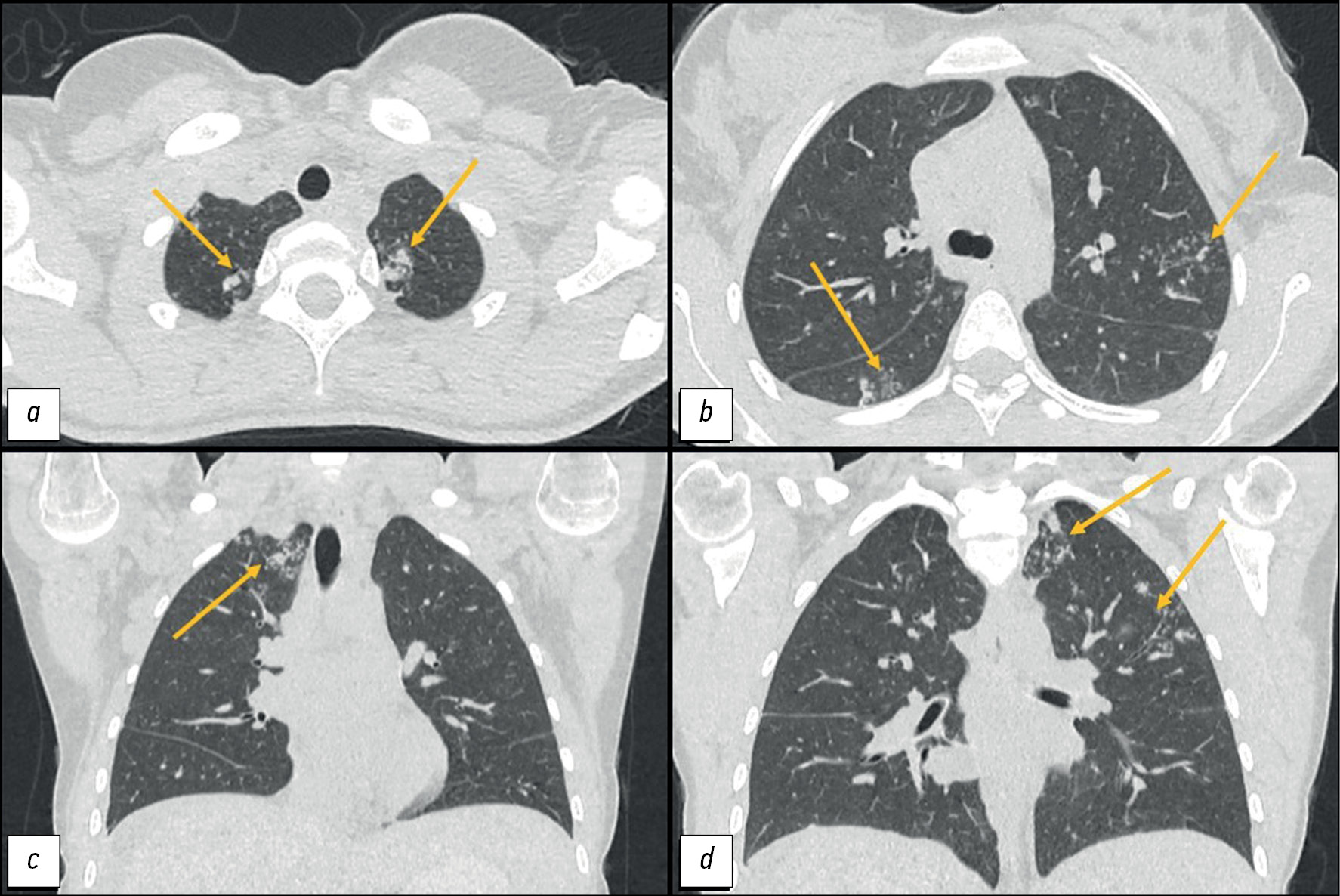
进行了肺部CT检查:
- 在I、II和VI节段发现了“树芽”型结构和大小达8mm的支气管周围病灶,并有融合倾向;
- 左肺尖胸膜下有大小为15×11mm形状不规则的肿块;
- 纵隔淋巴结肿大,最大可达12mm(图1)。
图1。胸部计算机断层扫描:a和d——轴向面;b和c——冠状面。以箭头所示:为支气管周围病灶,肺尖中的结块区。
对盆腔器官进行了超声波检查:
- 两个卵巢的轮廓不平整,因为有圆形的小回声增生,轮廓相对清晰平坦(最大直径为3mm,无血流信号);
- 盆腔内有游离液体;
- 在两侧卵巢附近的游离液体背景下,可看到形状细长、轮廓清晰、相对平滑的回声结构,长约56mm,厚约15mm,有血流轨迹。
由于之前的检查发现了一些变化,对腹部器官进行了静脉注射造影剂的CT扫描:
- 大量游离液体;
- 肠系膜和大网膜纤维增厚、水肿,其中可发现长达8mm的淋巴结;
- 卵巢不增大,轮廓不规则,结构不均匀(图2)。
图2。对比度增强的腹腔和盆腔计算机断层扫描:a——冠状面;b和c——轴状面。以箭头所示:a和b——卵巢结构不均匀,轮廓不规则;c——大网膜浸润和肿胀。
患者还接受了妇科医生的会诊。血清中的CA-125浓度为268IU/ml(正常值小于35 IU/ml),但血管紧张素转换酶活性、癌胚抗原、绒毛膜促性腺激素β亚基和肿瘤标志物HE4的浓度均在参考值范围内。
考虑到小肠和大肠环结块的病史数据以及肠道症状的存在,决定进行磁共振肠动描记法。磁共振肠动描记法显示了,小肠壁呈环状均匀增厚,小肠起始部分管腔变窄至12mm,持续约50cm,造影剂聚集增加,大网膜呈“饼状”浸润,腹腔内有大量游离液体(图3)。
图3。磁共振成像,T٢加权图像:a和b——轴向面;c——冠状面;空肠壁增厚以橙色箭头所示;大网膜增厚以黄色箭头所示。
结核病医生会诊,认为腹膜炎和肺部炎症过程有特有病因。再次进行腹腔穿刺术,获得了浅液体,主要含有淋巴细胞,蛋白质为58g/L,葡萄糖为200mmol/L和血清腹水的白蛋白梯度为9.6g/L。未检测到抗酸杆菌,但聚合酶链反应检测到结核分枝杆菌(Mycobacterium tuberculosis)DNA。
患者在一家专科医院接受了进一步检查,T-SPOT.TB检测和腹水液体检测的结果呈阳性,诊断性腹腔镜检查显示了壁腹膜和内脏腹膜有播散性病变,输卵管有浸润性病变。用齐尔-尼尔 森(Ziehl-Neelsen)染色法对腹膜和输卵管活检标本进行检查时,未发现抗酸杆菌,也未发现M.tuberculosis complex DNA。值得注意的是,在组织学检查中,所有材料都是肉芽组织碎片,其中有大量巨噬细胞-上皮细胞-透明细胞肉芽肿,有些肉芽肿还伴有干酪样坏死。
诊断
因此,根据检查数据,患者被诊断为“全身多处结核: 浸润期播散性肺结核,结核分枝杆菌(–);浸润期胸内淋巴结结核;腹膜结核,活动期,结核分枝杆菌(–),结核分枝杆菌DNA((+);结核性输卵管炎,活动期,结核分枝杆菌(–);浸润期腹内淋巴结结核。腹水”。
治疗
根据临床建议,按照以下方案进行治疗:
- 美罗培南,剂量为1.0g,每天3次,静脉注射;
- 10%的异烟肼,剂量为5.0ml,静脉注射;
- 莫西沙星,剂量为0.4g,静脉注射;
- 利福平,剂量为0.45g,服用;
- 吡嗪酰胺,剂量为1.5g。
药物治疗是在保肝和解毒治疗的背景下进行的。
传变和结果
治疗期间出现了积极的动态变化:疼痛综合征得到控制,腹水完全消退。患者在居住地的一名结核病医生的随访下出院。六个月后,在特有疗程的背景下进行了动态检查,患者感觉满意,体温稳定,疼痛综合征不再困扰,腹水也没有复发。
讨论
腹膜结核很难诊断,因为它的临床表现没有特异性,而且缺乏相关的诊断标志物。腹膜结核很少是原发性的。因此,在检查过程中,有必要排除最常见位置的特定病变迹象,特别是肺部。原发性肠道或输卵管感染可能会污染腹膜,在这种情况下,肺组织将完好无损[6]。
在我们描述的病例中,尚不清楚主要病灶是肺部还是小肠,根据磁共振肠动描记法的数据确定小肠参与了病理过程。此外,应该注意的是,结核病的现代病程的特点是趋于全身化,渗出型的频率增加。卵巢结核时,肿瘤标志物CA-125浓度升加,给与恶性肿瘤的鉴别诊断带来了一定的困难,我们的病例就是如此。I.H.Chen等人在他们的研究中提供的数据显示,在结核过程中,CA-125的升高比卵巢恶性肿瘤低3–5倍[7],但其他作者指出CA-125水平的升高可达18554U/ml[8]。
腹膜结核的特点是复发性腹水,但也可能出现粘连性(粘附性)和干酪样坏死性腹水。在检查腹水液体时,由于淋巴细胞增多、高蛋白浓度和小于11g/L的血清腹水白蛋白梯度,脑脊液淋巴细胞增高是一个特征,我们的病例也出现了这种情况。许多国外文献提供的数据表明,腹水液体中腺苷脱氨酶的测定具有很高的诊断意义[9],但这种方法目前并未得到广泛应用。在实验室方法中,γ干扰素释放试验(IGRA)对腹膜结核的诊断价值最高,其检测该疾病的灵敏度为91.18%,特异性为83.33%,准确度为90%[10]。最初,IGRA是专门设计来取代结核菌素试验诊断潜伏结核感染的,而不是用来诊断活动性结核病的,因为活动性结核病只能通过微生物学方法确定。然而,根据M.K.EL-Deeb等人的研究,T-SPOT.TB检测在诊断活动性肺结核方面具有高度特异性,而在诊断高危人群的潜伏肺结核方面具有优势,这还需要进一步研究[10]。在我们的病例中,T-SPOT.TB检测在血液和腹水液体中均显示阳性,而结核过程是活动性的。
放射性检查方法在腹膜结核和腹膜转移癌的鉴别诊断中发挥着重要作用。R.V.Ramanan和V.Venu描述了通过计算机断层扫描发现的“网膜饼状”特征(网膜弥漫性浸润的放射学图像),作者认为该特征有助于区分这两种疾病[11]。然而,其他作者指出,在这种临床情况下,放射性检查方法的诊断价值不足。例如,J.Kattan等人引用了CT和磁共振成像的观察结果,其中CT和磁共振成像结果毫无疑问是腹膜转移癌,但伴有活检的腹腔镜检查证实了病变的结核性质[12]。可以看出,在腹腔结核中,回肠和盲肠末端的肠壁增厚占主导地位[13]。在我们的病例中,在对腹腔器官进行磁共振肠动描记法时,我们注意到小肠近端出现了均匀的主动造影剂聚集性狭窄增厚,以及网膜浸润和腹膜小肿块,提示有粟粒性播散(见图1)。
诊断腹膜结核的“金标准”被认为是腹腔镜手术,然后对手术获得的活检标本进行组织学检查。如果能看到粟粒状病变,并发现伴有干酪样坏死的特异性肉芽肿,即可确诊[14]。值得注意的是,B.Huang等人的研究显示了,与实验室检测(CA-125、T-SPOT.TB和红细胞沉降率)相比,腹腔镜检查作为一种独立的诊断方法并无优势[15]。
结论
由于结核病和腹膜转移癌的临床表现相似,鉴别诊断时需要使用所有可用的工具。腹膜结核应被视为腹水的可能病因之一,包括腹膜病理变化和CA-125浓度升高的女生,即使临床表现为卵巢恶性肿瘤伴腹膜转移癌。
ADDITIONAL INFORMATION
Funding source. This article was prepared by a group of authors as a part of the research and development effort titled “Opportunistic screening of high-profile and other common diseases”, No. 123031400009-1”, (USIS No. 123031400009-1) in accordance with the Order No. 1196 dated December 21, 2022 “On approval of state assignments funded by means of allocations from the budget of the city of Moscow to the state budgetary (autonomous) institutions subordinate to the Moscow Health Care Department, for 2023 and the planned period of 2024 and 2025” issued by the Moscow Health Care Department.
Competing interests. The authors declare that they have no competing interests.
Authors’ contribution. All authors made a substantial contribution to the conception of the work, acquisition, analysis, interpretation of data for the work, drafting and revising the work, final approval of the version to be published and agree to be accountable for all aspects of the work. The major contributions are distributed as follows: T.S. Nefedova, Yu.F. Shumskaya — concept, collection and processing of data, data analysis, manuscript writing; P.V. Senchikhin, M.V. Yurazh — collection and processing of data, manuscript writing; A.S. Panferov — concept, manuscript editing; I.O. Shchekoturov —manuscript editing, preparation of illustrative material; A.E. Grabarnik, M.G. Mnatsakanyan — final editing, manuscript approval.
Consent for publication. Written consent was obtained from the patient for publication of relevant medical information and all of accompanying images within the manuscript in Digital Diagnostics Journal.
作者简介
Tamara S. Nefedova
The First Sechenov Moscow State Medical University
Email: prosto.toma.22@gmail.com
ORCID iD: 0000-0002-6718-8701
SPIN 代码: 3097-4977
俄罗斯联邦, Moscow
Yuliya F. Shumskaya
Research and Practical Clinical Center for Diagnostics and Telemedicine Technologies
编辑信件的主要联系方式.
Email: yu.shumskaia@npcmr.ru
ORCID iD: 0000-0002-8521-4045
SPIN 代码: 3164-5518
俄罗斯联邦, Moscow
Marta V. Yurazh
The First Sechenov Moscow State Medical University
Email: yurazh_m_v@staff.sechenov.ru
ORCID iD: 0000-0001-6759-6820
SPIN 代码: 4872-7130
俄罗斯联邦, Moscow
Alexandr S. Panferov
The First Sechenov Moscow State Medical University
Email: panferov_a_s@staff.sechenov.ru
ORCID iD: 0000-0002-4324-7615
SPIN 代码: 5747-9842
MD, Cand. Sci. (Med.), Assistant Professor
俄罗斯联邦, MoscowPavel V. Senchikhin
The First Sechenov Moscow State Medical University; National Medical Research Center for Phthisiopulmonology and Infectious Diseases
Email: paulus200271@mail.ru
ORCID iD: 0000-0003-0496-4504
SPIN 代码: 8293-6144
MD, Cand. Sci. (Med.)
俄罗斯联邦, Moscow; MoscowAlexei E. Grabarnik
Moscow Scientific and Clinical Center for Tuberculosis Control
Email: a.grabarnik@mail.ru
ORCID iD: 0009-0009-4885-3321
SPIN 代码: 5923-8630
MD, Cand. Sci. (Med.)
俄罗斯联邦, MoscowIgor O. Shchekoturov
The First Sechenov Moscow State Medical University
Email: samaramail@bk.ru
ORCID iD: 0000-0002-2167-8908
SPIN 代码: 6885-6834
MD, Cand. Sci. (Med.)
俄罗斯联邦, MoscowMarina G. Mnatsakanyan
The First Sechenov Moscow State Medical University
Email: mnatsakanyan08@mail.ru
ORCID iD: 0000-0001-9337-7453
SPIN 代码: 2015-1822
MD, Dr. Sci. (Med.), Professor
俄罗斯联邦, Moscow参考
- Hopewell PC, Jasmer RM. Overview of clinical tuberculosis. In: Tuberculosis and the tubercle bacillus. 2004:13–31. doi: 10.1128/9781555817657.ch2
- Oge T, Ozalp SS, Yalcin OT, et al. Peritoneal tuberculosis mimicking ovarian cancer. European Journal of Obstetrics & Gynecology and Reproductive Biology. 2012;162(1):105–108. doi: 10.1016/j.ejogrb.2012.02.010
- Nissim O, Ervin FR, Dorman SE, Jandhyala D. A Case of Peritoneal Tuberculosis Mimicking Ovarian Cancer in a Young Female. Case Reports in Obstetrics and Gynecology. 2022;2022. doi: 10.1155/2022/4687139
- Zhou XX, Liu Y-L, Zhai K, Shi H-Z, Tonga Z-H. Body fluid interferon-γ release assay for diagnosis of extrapulmonary tuberculosis in adults: a systematic review and meta-analysis. Scientific Reports. 2015;5(1):15284. doi: 10.1038/srep15284
- Barber MS, Aronson JK, von Schoen-Angerer T, et al. CARE guidelines for case reports: explanation and elaboration document. Translation into Russian. Digital Diagnostics. 2022;3(1):16–42. doi: 10.17816/DD105291
- Gudu W. Isolated ovarian tuberculosis in an Immuno-competent woman in the post partum period: case report. Journal of Ovarian Research. 2018;11:1–4. doi: 10.1186/s13048-018-0472-2
- Chen IH, Torng P-L, Lee C-Y, et al. Diagnosis of peritoneal tuberculosis from primary peritoneal cancer. International Journal of Environmental Research and Public Health. 2021;18(19):10407. doi: 10.3390/ijerph181910407
- Maheshwari A, Gupta S, Rai S, et al. Clinical and laboratory characteristics of patients with peritoneal tuberculosis mimicking advanced ovarian cancer. South Asian Journal of Cancer. 2021;10(2):102–106. doi: 10.1055/s-0041-1736030
- Zhou R, Qiu X, Ying J, et al. Diagnostic performance of adenosine deaminase for abdominal tuberculosis: A systematic review and meta-analysis. Frontiers in Public Health. 2022;10:938544. doi: 10.3389/fpubh.2022.938544
- EL-Deeb M, Malwany HEL, Khalil Y, Mourad S, et al. Interferon Gamma Release Assays (IGRA) in the Diagnosis of Active Pulmonary Tuberculosis. Journal of High Institute of Public Health. 2014;44(1):33–40. doi: 10.21608/JHIPH.2014.20355
- Ramanan RV, Venu V. Differentiation of peritoneal tuberculosis from peritoneal carcinomatosis by the Omental Rim sign. A new sign on contrast enhanced multidetector computed tomography. European Journal of Radiology. 2019;113:124–134. doi: 10.1016/j.ejrad.2019.02.019
- Kattan J, Haddad FGh, Menassa-Moussa L, et al. Peritoneal tuberculosis: A forsaken yet misleading diagnosis. Case Reports in Oncological Medicine. 2019;2019. doi: 10.1155/2019/5357049
- Debi U, Ravisankar V, Prasad KK, et al. Abdominal tuberculosis of the gastrointestinal tract: revisited. World Journal of Gastroenterology. 2014;20(40):14831. doi: 10.3748/wjg.v20.i40.14831
- Purbadi S, Indarti J, Winarto H, et al. Peritoneal tuberculosis mimicking advanced ovarian cancer case report: Laparoscopy as diagnostic modality. International Journal of Surgery Case Reports. 2021;88:106495. doi: 10.1016/j.ijscr.2021.106495
- Huang B, Cui DJ, Ren Y, et al. Comparison between laparoscopy and laboratory tests for the diagnosis of tuberculous peritonitis. Turkish journal of medical sciences. 2018;48(4):711–715. doi: 10.3906/sag-1512-147
补充文件